LETS review Vol.13 May 2011
——
地域の変化と高齢化への対応は機能分化と連携がカギに
元登米市病院事業管理者
(株)日本エム・ディ・エム 監査役
大石 洋司 氏
医療計画は病床規制とシステム化が目的
医療において地域は重要な概念です。昭和印年の医療法第三次改正で都道府県が医療計画を策定することになりましたが、それは「地域」の医療提供の調整を行なうこととされています。具体的には、複数の市町村をまとめて三次医療圏を設定し、二次医療圏ごとに必要病床数を決めること、過剰医療圏では新たな病床を作るとことができないというものです。医療の減反政策といわれます。さらに最先端、高度医療を提供する三次医療聞を都道府県という、より広域を単位として設定しました。
二次及び三次医療圏は入院医療のためのものです。外来医療は想定されていないことに要注意です。
変貌する地域の概念
地域医療計画とされるように、地域と同一視される医療圏は行政上の区分にすぎません。しかも激変を重ねています。二次医療圏の単位である市町村は、明治から戦後まで近代化あるいは地方自治強化の名目のもとに一貫して統廃合が進められてきました。
明治22年に1万5859あった市町村数が先の平成の大合併で1727までに減少しています。道州制論議からも推測されるように、地域と医療圏は今後も激変することが予想されます。
地域が変わると地域における病院の役割と機能も変化するのでしょうか?市町村合併後の公立病院が好例です。地域住民の意識と行政の思惑。問題は複雑です。
この医療圏に対して診療圏という概念があります。この診療圏は、いわば医療機関における商圏のようなものであり、当該医療機関の医療活動を行なう範囲を指します。責任診療圏という表現をされる方もいますが、診療圏はそれぞれの地域の歴史や風土、交通網などによって形成されるもので、必ずしも行政単位である医療圏と一致するものではありません。
IT技術や交通手段の発達によって私たちの行動範囲が広がり、患者選択の範囲が拡大すると、受診行動は行政単位を易々と超えてしまいます。
今回の東日本の震災や想定を超えた広域災害や関西広域連合のドクターへリの活用例は、変貌する地域概念に対応するための新しい医療・福祉体制の構築の必要性を痛感させます。これまでの1病院そして1行政単位完結という静的な体制から、患者移動やロジスティックという動的でダイナミックなネットワーク「連携」の構築が求められているのではないでしょうか。
都市部を襲う高齢化
「地域」の視点を空間から時聞に移すと、大都会を襲う高齢化という深刻な問題が見えてきます。
高齢化問題の核心は団塊世代です。例えば私が住む東京都八主子市は人口約56万人の衛星都市ですが、2005年の高齢化率は17%です。それが20年後の2035年には34.5%になります。まったく同じことが横浜市や札幌市でも起こります。東京都の練馬区に至っては44.7%、実に半数近くが高齢者という状況に陥ります。現在過疎地域が直面している高齢化の問題が空前のスケールで人口密集地を襲ってくるのです。
そこでは医療・福祉の財源とともに、従事者の絶対数の不足が根源的な課題です。多死社会、看取りの医師すら確保できない社会。急性期の概念自体が変容するかもしれません。少なくとも現在の延長線で医療提供体制を維持していくことは絶望的です。病床から医療機能へ。根源的には住民、市民の医療への意識の改革が求められるでしょう。
そして2035年を迎え撃つためには、改めて入院と外来の切り分け、在宅へのシフトと医療、介護、福祉の密な連携という、いわば基本に立ち返る必要があると考えています。そうであれば、ひょっとしたら医療崩壊という寂しい言葉がなくなる世界がくるかもしれません。
(文責:編集部)
無床診療所へ転換、身軽になり 地域の潜在ニーズを開拓

医療法人財団 良友会 タウンクリニック
院長 黒田亮平 先生
東京都立川市。JR3路線の他、第三セクターが運営するモノレールが乗り入れる駅周辺には商業ビルやオフィスが集積し、人の行き来が絶えることのない東京三多摩地区の中心都市だ。タウンクリニックは、昭和33年に開院した岸中外科医院が前身。平成3年の医療法人化に併せて、「町のお医者さんでありたい」との思いから現名称に改称。前院長と縁戚関係にあった外科医、黒田亮平氏が院長として事業を承継し平成23年4月、それまでの有床診療所を閉鎖して、隣接する所有地に無床診療所として新たなスタートを切った。
普通のサラリーマンが嫌で医療の道へ
―医師を志されたきっかけは。
実は、最初に入学した大学では法学部でした?!。漠然とした4年間を過ごして卒業を迎えたのですが、自分自身のなかで普通のサラリーマンとして働くイメージがどうしても浮かばない。学生時代、縁戚だった前院長の下に住み、そこで医療事務のアルバイトの経験もあったことから改めて医師を目指し、医学部を受験し直したわけです。
―外科を指向されたのは、当時の診療所の影響ですか。
それは確かにありましたね。アルバイトの立場でしたが救急医療の現場も見てきました。当時は「外科は潰しが利く」などといわれていた時代です。今ではまるで逆ですよね・・・(笑)
―今回、有床診療所を閉鎖して、無床に切り替えられましたが、その理由をお聞かせ下さい。
有床診療所の数は全国で毎年 %程度のペースで減少しています。医療機関の機能が分化されていく中で、有床診療所の存在意義も問われていますし、365日24時間救急対応し、病床に見合った職員を雇用し、さらに経営を維持していくのは、肉体的にも精神的にも厳しいものがありました。
コンサルの決め手は、スピードと提案力
―そこで、医療者向けのセミナーに参加されたわけですね。
そうです。医業総研の小畑さんとは、セミナーの場を通じて紹介していただきました。
―コンサル会社についてどの様なイメージをお持ちでしたか。
正直にいえば、開業コンサルタント会社の善し悪しを事前に判断するのは難しいですし、本当に信頼できるのか、という不安感は抱いていました。
―医業総研の対応は、その不安を払拭するものでしたか。
医業総研から提案いただいた内容は、正確なデータに裏づけられたもので、説得力がありました。しかも対応が早い。実は、別の方にも経営相談をしていたのですが、提案内容はまったく逆だったのです。その方は、入院機能を捨てながら、外来機能を大きく充実させ、且つ敷地内にある不動産を別の用途で有効運用すべきだと。一方、小畑さんの提案は、「こんな時代なんですから、最小規模から積み上げ直し、地域の潜在医療ニーズを分析して、それにしっかりと応えましょう」というもので、わかりやすく、理に適ったお話でした。その提案を受けて当院の管理者会議で検討し、医業総研に依頼することに決めました。
―地域との関わりを大切になさっていますね。
地域は色々な意味で人と人が繋がっています。私もその駒の一つでしかありません。医師だから医療を提供することで、地域に貢献しようと思っています。どんな職業であっても、駒として地域での役割を果たす意義は基本的に同じですよね。私は医療を提供することでその役割を果たしているし、この地域の繋がりのなかで生きているのだという実感を得ています。
往診鞄を抱えて、地域中を廻る医師でありたい
―使用していない入院施設の利用なども含めて、診療所や先生ご自身の将来は?
使っていない施設を利用して事業規模を拡大することは、今は考えていません。まず、再スタートした診療所の経営を軌道に乗せることに集中します。実は、私は田舎で黒い鞄を抱えて往診にあたる医師のイメージに、かなり以前からノスタルジックな憧れを感じていたんです。有床だったころは、救急医療も扱っていましたから、在宅や往診対応ができなかったので、尚のこと強い思いがあります。将来、後継者ができたら、外来をすべて任せ、私は往診バッグを抱えて日がな一日地域をうろうろと廻るのもいいかなと(笑)。
―これから開業を検討されている医師にアドバイスをお願いします。
私自身は既存の診療所を承継した上で事業転換したので、ゼロベースの新規開業についてのアドバイスというのも厚かましいのですが、診療所のあるべき将来像を見据えて、開業に挑むべきです。診察室にじっと座って患者さんが来院するのを待つのか。在宅医療や往診、介護に至るまで、地域に能動的に働きかけ、医療サービスを提供するのか。否が応でも、地域の医療ニーズに応えるのがかかりつけ医であると考えますので、地域を意識した自院のあり方を念頭に据えて開業するべきですね。
タウンクリニック概要
診療科目:外科、整形外科、皮膚科、
リハビリテーション科、※美容外科(要予約)
住 所:東京都立川市高松町3-21-9
電 話:042(524)2321
New!日本医業総研 新開業後サポート
『組織体制強化サポート』
院長が安心して診療に専念できる組織体制強化が、医療サービス向上のカギ
開業から半年、あるいは1年間、院長以下スタッフ全員が心と力を合わせて、クリニックの理念を実現すべく懸命に取り組んできたが…。
ある日、ふとクリニックの日常を振り返ったとき、何か違和感を感じるということはありませんか。
「こんな業務、開業直後にあったっけ!?」「研修はみんな同じようにやったはずなのに…」
クリニックにおけるサービスの本質は、医師である院長の診断、治療という医療行為ですが、そのサービスの価値をより高めてくれるのがスタッフの協力、支援です。
日本医業総研がご提案する組織体制強化プログラムは、医療チームの育成に必要な「効果的な業務の構築」「スタッフリーダーの育成」を中心に、クリニックの要望に応じた組織改善計画を提案・実施するものです。
「スタッフの誰が対応しても高品質なサービスが提供され、それを継続させるリーダーがいる」―プログラムを通して、院長が安心して診療に専念できる組織体制の確立を支援いたします。
業務の標準化
当プログラムは、日常業務の洗い出しを行い、「ムダ・ムラ」にスタッフ一人ひとりが気づき、全員参加の定期的なグループミーティングを通して、業務の標準化作りへと導き
ます。スタッフの誰もが高品質なサービスを提供できる仕組みを自分たちの考えで構築することで、標準化の重要性を認識し、その取り組みを持続させる流れを作り出します。
リーダーの育成
スタッフ自らが組織を機能させていくリーダーシップ、「自分さえよければ」ではなく、自分が主人公として仕事に向かうことの楽しさを感じ、「報告、連絡、相談」(ほうれんそう)を通して院長と意思疎通を図ることのできるリーダーに必要な資質を定着させます。
定着と風土化
当プログラムでは、気づきと実践によって得られたノウハウをクリニックのオリジナルマニュアルとして文書化し、更新を繰り返すことで、内部体制確立のバイブルとしての活用を図ります。これを、新人スタッフの教育ツールとして活用することで、それまでの取り組みがクリニックの風土として定着・醸成されます。
業務の流れ
①現状分析
・業務内容、リーダー対象者、院内ルール、業務内容、コミュニケーション等
②業務標準化・リーダー戦略
・現状分析を踏まえた院内体制確立の立案
・具体的施策への落とし込み
・改善施策の実行支援
・業務の洗い出しによる「可視化」の実行
・リーダー教育による意識の変革支援
③体制構築
・業務フローチャートによる気づきと問題点抽出
・グループミーティング開催による問題解決と実践
・リーダーによる「報告・連絡・相談」の管理支援と実践
業務形態
業務提供期間▼12ヶ月間
契約▼詳細は業務委任契約による
料金▼ご依頼内容とプログラムにより、個別にお見積もりいたします。
≪お問合せ≫
日本医業総研 人財コンサルティング部
東京本社 03(5297)2300
担当 高橋
大阪本社 06(4866)0230
担当 山下
開業に向けて経営者意識を醸成する
勤務医のための医院経営塾 第四講『経営管理集中講座Ⅰ』
今号からは、第四講「院長の経営カルテを作成しよう」の内容についてご説明いたします。
これまでは、ご開業前に関する内容が中心でしたが、第四講では、ご開業後に経営者として管理しなければならない経営数値などを中心とした内容となっています。第一部ではクリニックの経営収支の管理手法や税務申告の内容について、第二部ではレセプトに関する内容やクリニックの運営に関するチェック項目に関する内容となっています。
第一部では、開業後の経営管理指標として、貸借対照表、損益計算書、青色申告決算書について、実際のサンプルを元に、それぞれの経営資料の構造についてご説明いたします。また、その経営資料の中から、経営分析数値として、経営の良しあしを判断する基準(経営分析指標)をいくつかご紹介し、その分析結果から自院の経営がうまくいっているかどうかを判断するポイントをご説明します。
具体的には、医業収益に対する材料費比率や外注検査費比率、人件費比率などを計算していただきます。そして、その結果と、同じ診療科目、形態で開業しているクリニックの経営数値の平均と比較して、コスト高の構造になっている、コスト削減できているかをチェックしていただきます。
また、コスト高になっている原因と考えられる点についてもチェックリストにまとめて説明しております。
これらの作業を通じて、経営管理ます。資料の見方、分析手法、分析結果の読み取り方、分析結果への対処方法を学んでいただくことになります。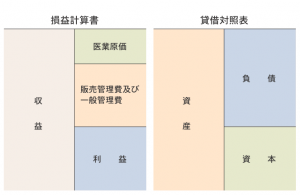
次号は、経営管理資料の中でも青色決算申告の特典など後半の内容について、ご紹介します。













